Asthme Enfant
Cf. aussi: Asthme
Intégrer:
Evaluation
3 tableaux:
Critères d'intubation
CAT
Critères Asthme Aigüe grave (AAG)
Aucun score ne le définit.
Pb cette liste mélange les indications d'intubation à l'AAG qu'il ne faut surtout pas intuber:
Les éléments cliniques d’insuffisance respiratoire décompensée permettent de l’identifier [SFMU 2015] :
- un trouble de la vigilance,
- des difficultés à parler,
- une cyanose,
- une polypnée >40 par minute,
- des signes d’épuisement,
- un silence auscultatoire,
- l’utilisation permanente des muscles sternocléido- mastoïdiens,
- des signes de mauvaise tolérance hémodynamique (tachycardie, agitation, sueurs et hypotension).
Score de gravité PRAM
[SFMU 2015]

Asthme Aiguë trés grave (on va intuber)
Indication
l’intubation ne sera envisagée qu’en dernier recours, devant
- Bradypnée majeure (?)
- Cyanose
- Somnolence
Intubation
[RFE 2018]
Intégrer: ventilation_non_invasive_et_oxygenotherapie_a_haut_debit_chez_lenfant_dans_lasthme_aigu_grave-urgences2014.pdf
- VNI en pré-oxygenation
- induction en séquence rapide (mais ils disent que la Kéta 2 à 3mg/kg ce serait mieux)
- Curarisation TRACRIUM 0,5 mg/kg
- Intubation voie orotrachéale
- mode en volume contrôlé avec débit d’insufflation carré
- Prévenir la distension thoracique (expose au risque de barotraumatisme et induit une hypotension artérielle):
- minimiser la ventilation minute en limitant le volume courant à 6 ml/kg
- en conservant une Fr > 14 cycles/min ATT d'autres sources donnent Fr à 8/mn
- en augmentant le débit d’insufflation à 60-80 L/min
- La PEP doit être maintenue ≤ 5 cmH2O
Il n’existe pas de donnée dans la littérature permettant de recommander un niveau donné de FiO2, ni un objectif d’oxygénation.
L’ensemble de ces réglages s’accompagne habituellement d’une hypercapnie souvent élevée qu’il convient de tolérer.
Puis TT de l'AAG (sulfate Mg...)
Asthme Aiguë grave (AAG)
Critères Asthme Aigüe grave (AAG)
Aucun score ne le définit. Les éléments cliniques d’insuffisance respiratoire décompensée permettent de l’identifier : un trouble de la vigilance, des difficultés à parler, une cyanose, une polypnée >40 par minute, des signes d’épuisement, un silence auscultatoire, l’utilisation permanente des muscles sternocléido- mastoïdiens, des signes de mauvaise tolérance hémodynamique (tachycardie, agitation, sueurs et hypotension).
CAT
- O2 Masque Haute concentration, voir VNI Cf. [Urgences 2014] VNI_et_oxygenotherapie_a_haut_debit_chez_lenfant_dans_lasthme_aigu_grave
- 1ere nébulisation: Béta2+/BRICANYL + ATROVENT enfant. Chez l'enfant, nébuliser sous O2 car la SaO2 peut chuter à 10 mn [SFMU 2001]. Puis BRICANYL nébulisé en continu (comment est-ce compatible avec le MHC?)
- Le SALBUTAMOL IV est encore mentionné dans [SFMU 2015] en cas d'échec des nébulisations bien que peu documenté: débuté à 1 μg/kg/mn en IV continue et augmenté par paliers de 0,2 μg/kg/mn max à 5. Risque d'arythmie.
- VAV sérum phy,
- Remplir sérum phy 20 ml/kg
- Sulfate de Mg systématique chez l'enfant à 20mg/kg [RFE 2018]
- Corticoides / Méthylprednisolone = SOLUMEDROL IVD: E: 2 mg/kg max à 80 mg IVD [RFE 2018]
Note: l'adré IV et nébulisée ne semble plus mentionnée:
(ce sont les poso adulte?)
Adrénaline débuter à 0,5 mg/h
Adrénaline 5 -10 mg en aérosol
Asthme non grave
xxx
CAT générale selon [SFMU 2015]
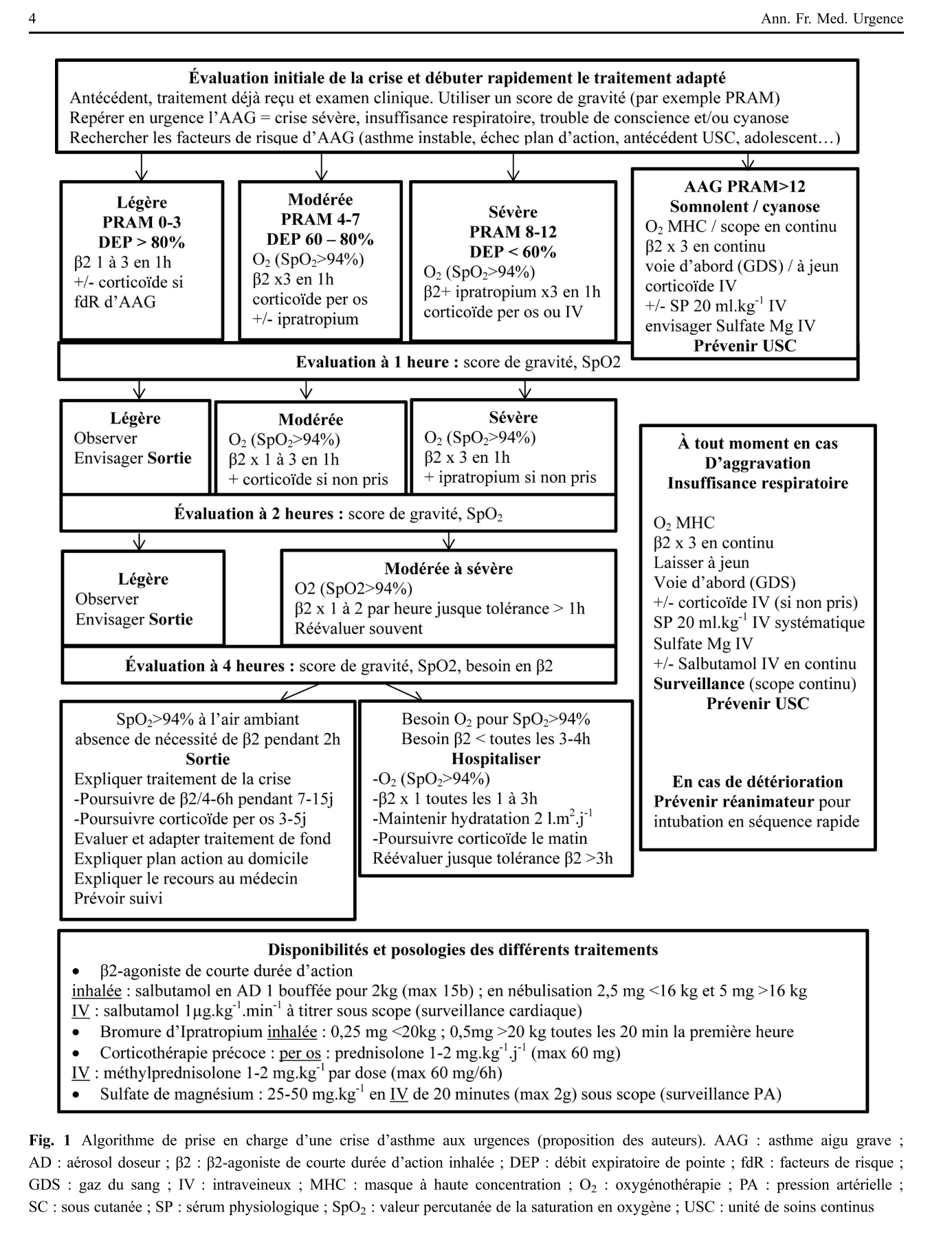
Sources
