VNI
Ventilation Assistee,
VNI,
Sedation
.
A intégrer:
Le risque principal de la VNI est le retard à lintubation.
Contre-indications absolues de la VNI
- épuisement respiratoire
- état de choc, troubles du rythme ventriculaire graves
- sepsis sévère
- patient non coopérant, agité, opposant à la technique
- environnement inadapté, expertise insuffisante de l'équipe
- intubation imminente (sauf VNI en pré-oxygénation)
- coma (sauf coma hypercapnique de linsuffisance respiratoire chronique [IRC])
- immédiatement après un arrêt cardio-respiratoire
- pneumothorax non drainé, plaie thoracique soufflante
- obstruction des voies aériennes supérieures (sauf apnées du sommeil,
- laryngo-trachéomalacie)
- vomissements incoercibles
- hémorragie digestive haute
- traumatisme crânio-facial grave
- tétraplégie traumatique aiguë à la phase initiale
Intérêt certain
Cf. BPCO
:
- VS-PEP ou VS-PEP-AI (qui ne ferait pas mieux que la VS PEP?) si detresse ou PaCO2 > 45 mmHg
Il faut probablement faire
pré-oxygénation avant intubation pour IRA
avec infiltrat pulmonaire: VS-PEP-AI
Stratégie de sevrage de la ventilation invasive chez les BPCO
Prévention dune IRA post extubation
fermé isolé: VS-PEP-AI ou VS-PEP
: si lutte ou hyperCapnie > 45 mmHg: aspiration + VS-PEP-AI ou VAC
restrictives
Mucoviscidose décompensée
Forme apnéisante de la bronchiolite aiguë
Laryngo-trachéomalacie
Post-opératoire de chirurgie thoracique et abdominale
Fin de vie, la VNI ne se conçoit que si elle leur apporte un confort.
Critères pour démarrer une VNI au cours d'une exacerbation de BPCO:
http://smurbmpm.fr/...Levraut.pdf:
Critères cliniques seuls:
- Polypnée > 35/min
- Mise en jeu des muscles accessoires
- Respiration abdominale paradoxale
- Syndrome confusionnel
Critères gazométriques:
- pH < 7,35 et PaCO2 > 45 mmHg
Il ne faut probablement pas faire
: non recommandée si défaillance extra-respiratoire, PaO2/FiO2 < 150 mmHg, Tr conscience ("GCS" < 11), agitation. sinon, VS-PEP-AI.
Modes ventilatoires
Il existe deux modes ventilatoires principaux :
- la VS-PEP = CPAP
- et les modes assistés (VS-PEP-AI et VAC).
Réglages initiaux en VS-PEP = continuous positive airway pressure CPAP
le niveau de pression est habituellement compris entre 5 et 10 cmH2O.
Réglages initiaux en VS-PEP-AI = bilevel positive airway pressure BiPAP
La VS-PEP-AI est le mode le plus utilisé en situation aiguë.
Sur l'oxylog, appuyer sur "SPn VSPeP".
- Patient 1/2 assis
- Pas (?) de filtre qui
- Augmente l'espace mort et donc diminue la VA: en enlevant le filtre on gagne 100ml de ventilation alvéolaire pour un VC de 500 ml
- majore le travail resp
- nécessité d'augmenter l'AI de 5 à 8 cm H2O
- Humidificateur chauffant
- PEP commencer à 5. le plus souvent entre 5 et 7, jusqu'à 10 cmH2O selon lindication de la VNI.
- AI commencer à 5 cmH2O environ puis augmentation progressive jusquà atteindre le niveau optimal (le plus souvent entre 9 à 14, jusqu'à 20?) "10 c'est bas, 12 c'est bien", meilleur compromis entre limportance des fuites et lefficacité de lassistance ventilatoire
- Une pression inspiratoire totale (Pinsp = AI + PEP) dépassant 25 cmH2O expose à un risque accru d’insufflation d’air dans l’estomac et de fuites
- Une augmentation de l'aide s'accompagne d'une diminution de la fréquence respiratoire et du travail respiratoire, de la même manière, une diminution s'accompagne d'une augmentation de la fréquence respiratoire.
- le diminuer/l'arréter si le patient prend bien les volumes (le volume expiré est correct, de 7 à 9 ml/kg de poids idéal)
- FiO2 pour avoir SaO2 à 92% (svt 50 à 80%). Toute FiO2 > 60% peut créer des lésions pulmonaires induites par l'oxygène (toxicité pulmonaire et atélectasie), il faut donc régler une FiO2 < 60% dès que c'est possible.
- Trigger: 1 à 2 l/mn
- Pente : BPCO: il faut une pense trés raide
- Mode ventilatoire: pression ou volume???
- I/E il faut une insp courte et exp prolongée = 1/3
- Cyclage expiratoire: Timax de 1.0 à 1.2 s
- Vérifier l'absence de fuites ++++++++
- Pauses de 1h toutes les 3h
Tous les réglages doivent être adaptés à l'âge.
Classiquement reconnue comme une contre-indication, la possibilité de délivrer de faibles doses de sédatifs au cours de la VNI apparaît effectivement faisable et sécuritaire: remifentanil dose 0.1 +- 0.03 ug/kg/mn
Suivi et monitorage
Puisque le patient contrôle complètement sa ventilation, on ne peut pas contrôler la fréquence, la durée du temps inspiratoire, ni les volumes courants. Il faut donc les surveiller.
Surveillance:
- Clinique, Cstes, Gazométrie
- Surveiller pour détecter une fatigue le volume courant expiré
- Vte: cible autour de 6 à 10 ml/kg peut être recommandé
- Vme: Le volume minute expiré Vme = Fr x Vte
- exemple: Vte 6 à 10 ml/kg pour 70kg, soit Vte = 420 à 700ml. Pour Fr = 16/mn, Vme = Fr x Vte = de 6.7 l/mn à 11 l/mn
- la détection des fuites et des asynchronies sont importants.
Gazométrie à 30 mn: (succés: on passe de de 7,26 à 7,34) absence de régression de l'acidose sous VNI à 1h (PaO2/FiO2 < 146)= facteur pronostic d'échec majeur...
Notes
- Prendre le mode PC-BIPAP qui permet de régler:
- la Fr de sécurité (à 14): respiration active si le patient s'arrète de respirer
- le rapport I/E (à mettre à 1/3 pourr les BPCO, à 1/2 sinon)
- La pente doit être verticale pour les BPCO. En fait la mettre comme ça pour tout le monde, on peut la pencher si mal toléré dans les OAP.
- Si la courbe ne revient pas à zéro: le décrochjage correspond à une auto-PEP (clinique: tirage car il doit lutter contre le trigger + autoPEP), il faut augmenter la PEEP de cette différence:
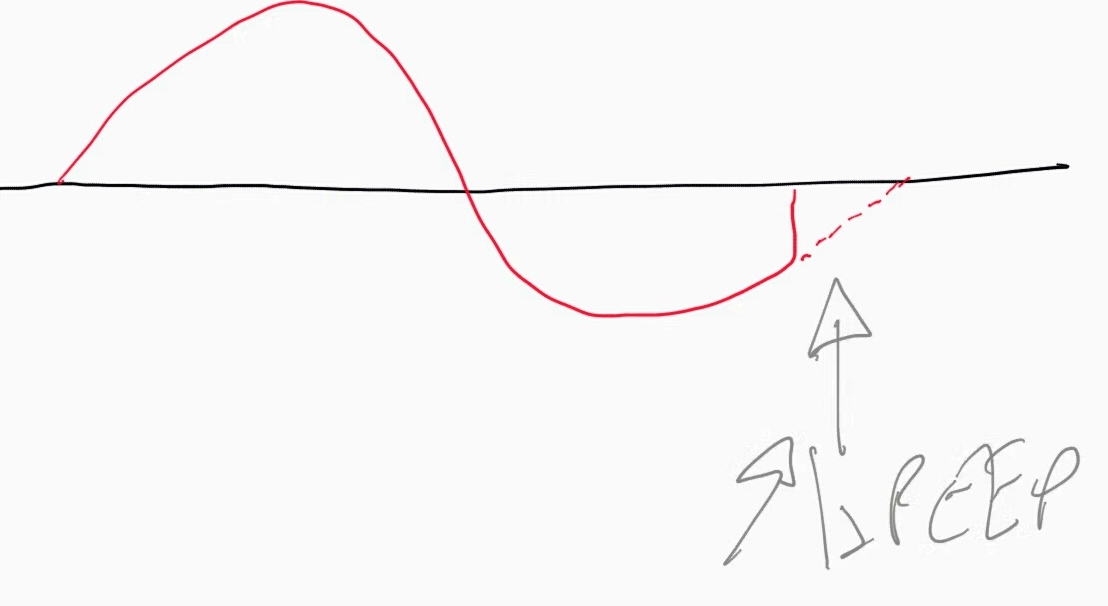
- La FiO2 se règle pour avoir une SaO2 à 94%, pas plus,
- "Trop d'aide tue l'aide" si Fr basse soudainement avec pressions qui montent: fermeture de la glotte par baisse trop rapide de la PCO2 à cause d'une AI trop élevée.
- OAP: PEP à 8, AI à 5
- Si VTe < 6 à 8 ml/kg alors:
- Redresser la position du patient +++
- Sinon augmenter l'AI
Sources

