Endocardite
Infection d’une ou plusieurs valves cardiaques, Staphylocoques surtout.
- EI sur valves natives « apparemment saines »
- EI sur valves natives lésées (coeur gauche plutôt que du coeur droit, insuffisance plutôt que rétrécissement valvulaire)
- EI sur prothèse valvulaire (risque cumulé de 5 % à dix ans)
- EI sur stimulateur cardiaque et défibrillateur automatique implantable le plus souvent dans l’année suivant l’implantation, secondaire à une contamination peropératoire.
- EI du coeur droit correspondant à un terrain particulier (toxicomanie, cathéter central, chambre implantable).
Risques
Ins. Cardiaque
Les lésions de destruction valvulaire, abcès et perforations, pouvant être responsables d’un tableau (parfois inaugural) d'insuffisance cardiaque.
Embols
La localisation des emboles est fonction de l’atteinte valvulaire :
- aortique ou mitrale : emboles systémiques (cerveau, membres, rate...)
- tricuspidienne ou pulmonaire : emboles pulmonaires.
Contextes
Situations cliniques devant faire évoquer le diagnostic:
- Nouveau souffle cardiaque
- Événement embolique d’origine inconnue
- Sepsis d’origine inconnue (spécialement si associé avec un micro-organisme susceptible de donner une EI)
- Fièvre associée à :
- Matériel prothétique intra-cardiaque (valve prothétique, pacemaker, DAI)
- Antécédent d’EI
- Pathologie valvulaire ou cardiopathie congénitale (sauf communication interauriculaire)
- Immunodépression, toxicomanie
- Chirurgie récente ou procédure de soins associée à une bactériémie
- Insuffisance cardiaque gauche
- Trouble de conduction récent
- Hémocultures positives à un micro-organisme susceptible de donner une EI ou sérologie positive fièvre Q
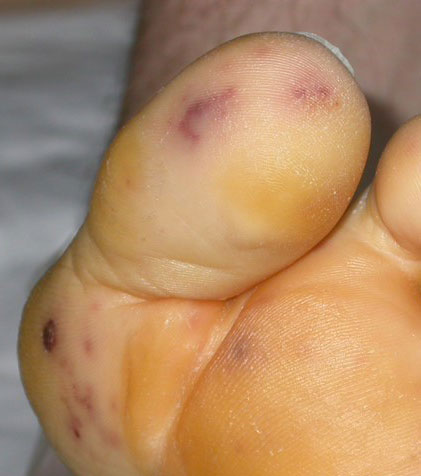
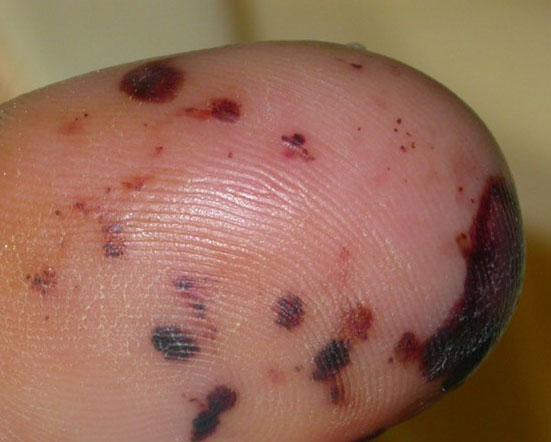
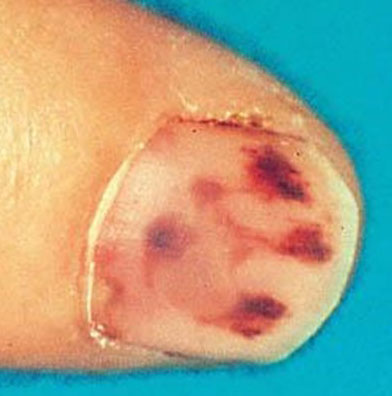
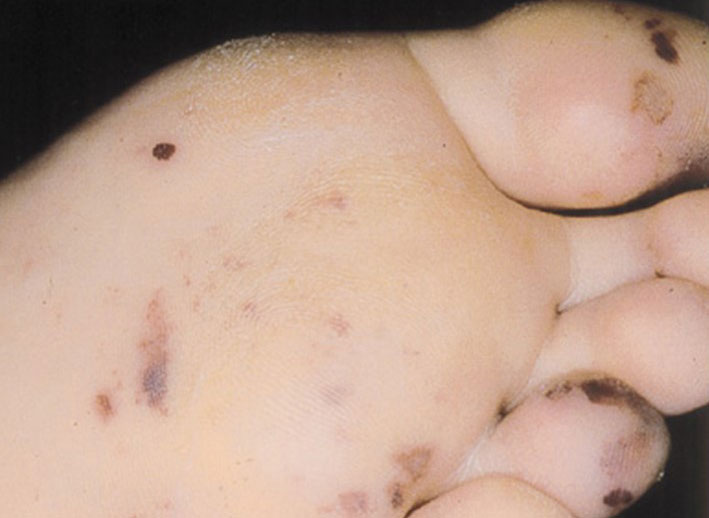
- Phénomènes vasculaires ou immunologiques : emboles, taches de Roth, plaques de Janeway, « faux panaris » d’Osler
- Signes neurologiques focaux ou non spécifiques
- Emboles pulmonaires
- Abcès périphériques (rénal, splénique, cérébral, vertébral) de cause inconnue
Clinique
Fièvre
Ttoute fièvre inexpliquée chez un patient valvulaire est une endocardite jusqu’à preuve du contraire.
- La fièvre est le plus constant des symptômes, retrouvée chez 80 % des patients,AEG, splénomégalie
- La fièvre peut être absente chez la personne âgée, après une antibiothérapie, chez le patient immunodéprimé ou dans l’EI impliquant des micro-organismes à croissance lente ou difficile.
Apparition ou la modification d'un souffle cardiaque
IVG fébrile, BAV fébrile, Angor fébrile...
Syndrome embolique:
- Manifestations neurologiques (15-20 % des cas):emboliques, hémorragiques, ischémiques et infectieux (abcès cérébral, méningite), rendant compte de présentations cliniques polymorphes : déficit neurologique, méningite, convulsion, coma
- Manifestations rhumatologiques: foyers infectieux ostéoarticulaires
- Manifestations respiratoires: complication fréquente des EI du coeur droit (toxicomane, voie veineuse centrale): toux et dyspnée fébrile
- Manifestations rénales. Elles sont le reflet de phénomènes immunologiques, à savoir protéinurie, hématurie (25 % des cas), insuffisance rénale par atteinte glomérulaire.
Demander
Les examens biologiques sont peu spécifiques dans l’EI et ne peuvent être inclus dans une stratégie diagnostique. Une hyperleucocytose, une anémie, une protéine C réactive (CRP) élevée sont retrouvées chez la moitié des patients.
La réalisation d’un ECG est indispensable afin de dépister un trouble de conduction.
Dès la suspicion du diagnostic d’EI, il faut prélever 2 à 3 flacons d’hémocultures, chacun à partir d’une ponction veineuse distincte, avant de débuter l’antibiothérapie. Les prélèvements peuvent être effectués y compris en l'absence de fièvre ou de frissons car la bactériémie est permanente au cours des EI. En cas de négativité, il faut répéter les hémocultures standard (trois par jour).
Une échographie cardiaque doit être envisagée en cas de suspicion d’EI.
- l’échographie transoesophagienne (ETO) est fréquemment pratiquée si l’ETT est négative alors qu’il existe une forte suspicion clinique
- permettent d’affirmer le diagnostic, normale elle n'élimine pas le Dg
- En cas de forte suspicion clinique et de négativité de l'échographie initiale, il est recommandé de répéter l’ETT/ETO après 7-10 jours
CAT
Le traitement repose sur une antibiothérapie prolongée (prendre avis) et, pour la moitié des patients, sur un traitement chirurgical (indications chirurgicales incluent l’insuffisance cardiaque, l’infection non contrôlée et les embolies systémiques).
Le traitement antibiotique doit être débuté précocement après la réalisation des hémocultures.
Traitement chirurgical en extrême urgence lorsque le pronostic vital est en jeu
- en cas d’oedème pulmonaire persistant, de choc cardiogénique ou en cas de critère clinique et/ou échocardiographique de mauvaise tolérance (fuite valvulaire massive, fermeture mitrale prématurée, végétation sévèrement obstructive)
- Infection
- non contrôlée persistant après 7 à 10 jours de traitement antibiotique
- en cas d’atteinte périvalvulaire (abcès, fistule, faux anévrysme)
- en cas d’EI à germes résistants
- Embolies systémiques
- dans les suites d’un accident embolique (clinique ou silencieux) avec végétation persistante supérieure à 10 mm.
- en présence d’une végétation volumineuse isolée de plus de 15 mm
- lorsque la présence d’une large végétation est associée à d’autres facteurs pronostiques péjoratifs connus (insuffisance cardiaque, infection persistante, abcès, endocardite prothétique)