BPCO
UPDATE 2024: Long-Term Oxygen Therapy for 24 or 15 Hours per Day in Severe Hypoxemia
Règle: C'est l'hypoxie qui fait respirer le BPCO: ne pas augmenter l'O2 trop rapidement, sinon il s'arrète. objectif 92% de sat
Causes BPCO
Perte VEMS:
- Sujet normal: 20 ml/an
- Fumeur
- "normal": 60 à 90 ml/an
- "sujet à la BPCO" (20%): 60 à 90 ml/an
- Cannabis: toxicité 5 fois sup (5 joints/j font une BPCO sur 30 ans)
- Pollution et expositions professionnelles
- Facteurs endogènes (1%)
- déficit en alpha1-antitrypsine
- HRB
- RGO
- Prescription de sédatifs
- Diurétique favorisant une alcalose dont la compensation se fera par une hypoventilation avec rétention de CO2
- Fluidifiant bronchiques altérant le drainage des voies aériennes
Facteur de décompensation
Infection 50% (bactérienne 50%, virale 50%)
Diff & associations
- IVG: faire une cinétique BNP; Att la BPCO augmente les valeurs de base: IVG exclue si NT-proBNP < 1000 pg/ml et associée si > 2500.
- EP: Dg diff mais prf associée (3 à 10%).
Valeur de:
- Antcd EP
- néoplasie
- Chute inhabituelle de la PCO2 chronique de plus de 5 mmHg
- Ischémie cardiaque associée (20%). ATT: la tropo monte dans 25% des décompensations.
- IVD par augm. de l'HTAP
- pnThrx
Clinique
- $HyperCO2: astérixis, flapping tremor, céphalée matinale, HTA, Tr de la conscience (Pas de sueurs?)
- $Hypoxie: cyanose, tirage, muscles accessoires (course diaphragmatique et contraction des grands droits abdominaux)
Demander
- RP non systématique: en cas de doute Dg. N'oriente le Dg que dans 20% des cas.
- La PCT pourrait être plus spécifique d'une infection bactérienne que la CRP
- Bio: polyGb avec Hte > 55%
- Gazométrie(s)
- "un pH < 7.35 doit faire discuter la VNI"
L’anémie est en fait fréquente au cours de la BPCO. Elle est susceptible d’aggraver la dyspnée, les performances à l’exercice et la qualité de vie des patients. Son retentissement sanitaire et son impact sur la survie ont été récemment confirmés. La prise en charge de l’anémie passe par la recherche d’une cause curable, le contrôle de la BPCO (notamment les exacerbations et l’inflammation systémique) et de ses comorbidités. En cas d’anémie sans cause identifiée, le diagnostic d’« anémie des maladies chroniques » est porté. Dans ce contexte, un traitement par érythropoïétine, voire supplémentation martiale pourrait être utile mais reste à évaluer.
http://www.em-consulte.com/rmr/article/698456
Score de Tabak
Face à une BPCO décompensée, un score clinique simple et validé [Tabak YP] permettrait d’estimer le risque de décès et le recours à la ventilation mécanique assistée.
La mortalité en cours d’hospitalisation a été estimée à 2 %.
Trois variables pronostiques particulièrement discriminantes ont été identifiées :
- urée sanguine > 0,25 g/l
- apparition de troubles mentaux aigus
- pouls > 109/mn.
En l’absence de ces facteurs de risque chez un patient âgé de moins de 65 ans, le pronostic s’est avéré favorable.
Leur présence simultanée chez un malade a été associée à une mortalité qui a atteint plus de 10%.
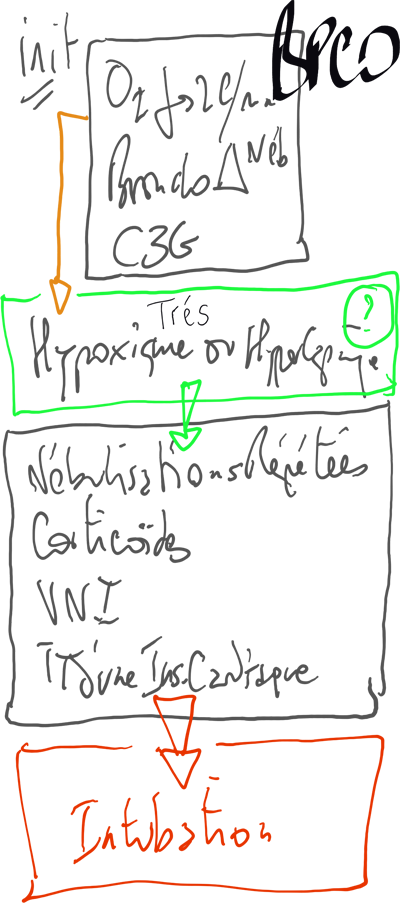
CAT exacerbation
- O2:
- [Urgences 2008] "un IRC hypercapnique et cyanosé avec signes de gravité doit bénéficier à la phase initiale d'O2 à haut débit"
- AB systématique [JAMA mai 2010] (AUGMENTIN 3g/j, C3G/ROCEPHINE IV 2g/j, lévofloxacine (pas en 1ère intention, CI si a reçu une Quinolone ds les 3 mois, si institution, si agé sous corticoïdes), La Telithromycine ne doit pas être proposée en 1ere intention). Il se pourrait que les AB puisse être évités si la PCT est normale.
- Associer aussi en cas de bronchospasme:
- Nébulisation bronchodilatateurs = ATROVENT = 3x BRICANYL
ATT: ATROVENT CI si Glaucome.
- Sulfate de Mg 2 amp. = 3g en 20mn dans les formes sévères
- Corticoïdes
- En cure courte
- Effets IIaires: hyperG et HTA
- Le mieux c'est oral mais rarement possible [RS 2016]: 60mg Prednisolone= SOLUPRED (Note: n'étaient plus recommandés en 2011 qu'en cas de résistance aux broncho-dilatateurs)
- méthylprédnisolone= SOLUMEDROL 40 mg IV (ou 40 mg de prednisolone /j per Os pdt 1 à 2s)
- HBPM en cas d'exarcerbation grave chez un patient alité.
- Antitussifs et sédatifs sont CI
Pilotage Gazo
But: PaO2 > 60 mmHg sans majoration de la PCO2.
- Si PaO2 < 60 (et PCO < 70), monter l'O2: si la PCO2 augmente alors VNI.
- Si hypercapnie avec PO2 > 60: baisser l'O2 pour essayer de réduire la capnie?
À noter qu’une mesure de PCO2 de sang veineux, plus facile et moins douloureuse à obtenir, inférieure à 45 mmHg exclut l'hypercapnie [https://www.sciencedirect.com/...]
??? qu'estce qui est toxique: la PCO2 élevée ou l'acidose non compensée? une PCO2 haute avec un pH normal ça donne quoi?
L'indication de la VNI n'a pas l'air de prendre en compte le PH...
VNI du BPCO
Cf topo VNI.
Indiqué si acidose respiratoire (PCO2 majorée)
- VS-PEP-AI (VS-PEP CI)
- Compatible avec un service de médecine si pH>7,30 si surveillance possible.
- Sont associés à un risque d'échec accru: pH<7,25, Fr>35, GCS<11, pnpa, comorbidité...
- Faire une gazo aprés 1h de VNI
Réglage VNI
- mode VS-PEP-AI
- AI: début à 8 cmH20 puis augmenter
- Volume courant Vt = 6 à 8 ml/kg (ex 80kg: 640ml)
- PEP: 4 à 10 cmH20
Intubation
Non Indications (+++)
- patient ne relevant pas du service de réanimation où il faudra le muter aprés intubation.
Indications
- CI de la VNI
- Echec de la VNI aprés 1 à 2h de VNI bien conduite PaO2 < 45, PCO2 > 70, pH < 7.25
Réglage du respi
- Vt réduit à 8 ml/kg
- FiO2 à 50%
- Fr basse à 10/mn
- Temps expiratoire long: I/E=0,3
- Prévenir le collapsus de reventilation (fréquent)
Sources

