CIVD / Coagulopathie de consommation
Cf. DDimeres
Elle est présente dans les sepsis sévères, les leucémies aiguës myéloblastiques et les cancers métastasés. Elle est diagnostiquée par la consommation des facteurs de coagulation avec baisse du TP et du fibrinogène et allongement du TCA.
Physiopath
Activation systémique excessive de la coagulation "Syndrôme d'Activation Systémique de la Coagulation" (SASC) initiée par un contact entre le facteur tissulaire (FT) et le facteur VII activé (FVIIa) avec des:
- conséquences biologiques (CIVD biologique: consommation des facteurs de coagulation et des plaquettes, formation exégérée de Thrombine et fibrine)
- potentiellt conséquences cliniques (CIVD clinique: hémorragique ou ischémiques)
- jusqu'à défaillance d'organes (CIVD compliquée).
Clinique
- témoin indirect de la formation excessive de thrombine : l’élévation des D-dimères
- témoin de la consommation excessive de plaquettes : le purpura, un saignement diffus et une thrombopénie
- témoin de la consommation excessive de facteurs de la coagulation : un syndrome hémorragique, une baisse du taux de prothrombine et baisse du fibrinogène.
Situations à risque de CIVD
- (induction du FT):
- le sepsis +++
- hypothermie
- hyperthermies malignes
- choc hémorragique.
- :
- les traumatismes (crâniens en particulier),
- les complications obstétricales (hématome rétroplacentaire, mort in utero, rétention intra-utérine),
- les brûlures,
- les pancréatites,
- les complications transfusionnelles et les hémolyses
- : cancers métastasés et des hémopathies malignes
- des venins de serpents
Demander
"Bilan CIVD":
- DDimères
- Schyzocytes présents ou pas
- PDF
- Complexes solubles
- Facteurs II V VII X
Rajouter
Diagnostic
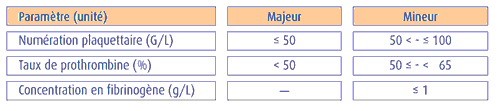
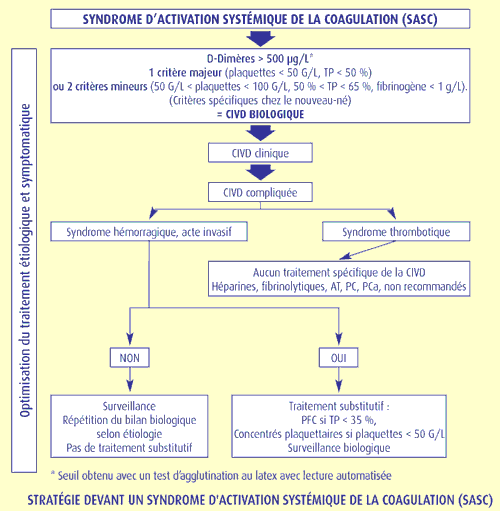
Le diagnostic de CIVD biologique est retenu si
- les DDimères sont augmentés > 500 µg/l (test d'agglutination de particules de latex).
- et s’il existe un critère majeur ou deux critères mineurs de consommation: Thrombopénie et TP bas
Le diagnostic formel de CIVD au cours de l'insuffisance hépatocellulaire n'est pas possible.
CAT
Traitement optimal de la cause, il va de soi...
Quelle que soit l’étiologie, aucun traitement spécifique de la CIVD n’existe.
En cas d'hémorragie grave ou d'acte invasif:
- ( PFC) : de préférence plasma viro-atténué: (10 à 15 ml/kg) est indiquée dans les CIVD avec effondrement des facteurs de la coagulation (TP inférieur à 35-40 %), associées à une hémorragie active ou potentielle (acte invasif).
- Le protocole suivant est hors consensus: arrêt dès que V et VIII supérieur ou égal à 35 % Fibrinogène supérieur ou égal à 1 g/l.
- : la transfusion plaquettaire n'est indiquée qu'en cas d'association d'une thrombopénie < 50 G/L et de facteurs de risque hémorragique (acte invasif, thrombopathie associée) ou d'hémorragie grave (CIVD compliquée). le choix entre le mélange de concentrés plaquettaires standard et le concentré plaquettaire d'aphérèse dépend de la disponibilité des produits.
- Le protocole suivant est hors consensus:
- En pratique : 2 Ui de CPS/10kg
- contrôle plaquettes, 2 heures après :
- si plaquettes > 50.000 : bon rendement : contrôle plaquettes toutes les 12 h et si de nouveau plaquettes < 50.000 : 1 Ui de CPS / 10 kg
- si plaquettes < 50.000 = CIVD réfractaire : 2 Ui de CPS / 10 kg / jour en 4 fois. Contrôle des plaquettes toutes les 12 h.
- Il n’y a pas d’indication démontrée à l’utilisation du fibrinogène dans la CIVD.
- Le complexe prothrombique (PPSB), potentiellement thrombogène, est contre-indiqué au cours des CIVD
- Ne sont pas recommandés: héparines, fibrinolytiques, antifibrinolytiques, antithrombine, concentrés de proteine C, recombinant activé de la PC (drotrecogine a).
Sources


