Cf. ECG du SCA TOC
Notes sur le placement des électrodes dans l'ECG des SCA: PAS sur le thorax
L'ECG n'est:
Cependant, 25% des IDM étant sans douleur, l'ECG est parfois le seul signe...
Un ECG complètement normal chez un patient souffrant de douleurs thoraciques n’exclut pas la possibilité d’un SCA :
L'existence d'un mirroir qui confirme et aggrave: Cf: les territoires
Le diagnostic se fait sur
La reconnaissance d’un SCA STE ou avec équivalent STE devrait permettre de débuter le traitement antithrombotique sur place et d’adresser le patient pour une prise en charge rapide en milieu cardiologique, sans attendre la biologie.
Ce n’est qu’en cas de SCA non STE, que le diagnostic de certitude et l’évaluation du risque pourraient être réalisés en milieu extracardiologique ou cardiologique avant de débuter la prise en charge conventionnelle.
Un STE c'est selon [IDM 4th def]:

Un SCA non STE est défini par
ces signes existants dans au moins deux dérivations contiguës ou adjacentes.
Un SCA non STE peut également être représenté par:
Il peut n’y avoir aucune anomalie ECG.
Seul 61 % des IDM par occlusion de l’artère circonflexe (donc du territoire inférieur et basal) présentent un sus-décalage du segment ST dans les 12 premières heures, 81 % pour l’artère coronaire droite et 90 % pour l’interventriculaire antérieure [source] [source].
Définition académique 2009 (pourrie!) des critères diagnostiques d'IDM :
Big pb: cette def inclue des BBG et à contrario exclue les équivalents STE !!! En fait un simple ST cassé peut être significatif!
Règles:
Critères complets selon Wagner:
Cf. Attention aux diagnostics différentiels du STE
La présence même minime (< 1 mm) d’une élévation du segment ST dans les dérivations antérieures ou inférieures est indépendamment associée à un pronostic défavorable.
Atypique:
L’évocation d’un infarctus doit être d’autant plus forte que
Certains signes ECG associés augmentent la spécificité d’un sus-décalage atypique du ST en faveur d’une occlusion coronaire :
Certains signes ECG associés augmentent la spécificité d’un sus-décalage atypique du ST en faveur d’une occlusion coronaire : ce sont des ondes T d’aspect ischémique (trop amples ou inversées, trop pointues ou symétriques), un segment ST– en miroir à 180°, des ondes R de faible amplitude et l’existence ou l’apparition d’ondes Q et/ou de QRS fragmentés.La prise en charge thérapeutique actuellement recommandée devant cette entité ECG est celle d’un SCA non STE incluant des délais d’angiographie inférieurs à 72 heures. Le paradoxe est flagrant et perturbant (car faut traiter un SCA STE comme un SCA non STE [ c'est pas l'inverse plutôt ???]). De plus, il s’agit d’une recommandation sans niveau de preuve, car aucune étude ne s’est intéressée spécifiquement à ce sous groupe de patients. Il faut peut-être réviser cette recommandation en vue d’une prise en charge précoce (< 24 heures), voire urgente (< 2 heures) de ces patients, car il est prouvé qu’un sus-décalage minime du segment ST (< 1 mm) en dérivations antérieures ou inférieures s’accompagne d’un pronostic défavorable incluant l’évolution vers un infarctus. [Taboulet 2012]
L’existence d’un sus-décalage de ST d’amplitude significative dans deux dérivations, mais transitoire peut aussi rentrer dans le cadre de cette entité ECG. Les patients avec ce type de STE atypique devraient bénéficier d’une prise en charge similaire même si, à ce jour, il n’est démontré que seul le groupe de patients avec un STE transitoire et un score GRACE supérieur à 140 bénéficie d’une revascularisation précoce et qu’un STE transitoire combiné à un sousdécalage de ST identifie un groupe à haut risque évolutif défavorable. [Taboulet 2012]
Cf. BBG avec critère de Sgarbossa
Le T doit être inférieur à 75% du QRS
Hyper Acute T: onde R rabotée de V1 à V4, suivie par des ondes T géantes à base large qui précèdent de quelques minutes STE avec onde de Pardee.
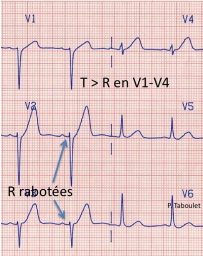
Gandes ondes T aussi dans le complexe ST/T "de Winter".
Cf. Sténose chronique de l'IVA: syndrome de Wellens.
Apparait entre 1 et 12h aprés le début d'un IDM transmural, mais absente dans 40% des IDM.
Pathologique si (DI, aVL, DII, aVF):
Cf. Gd R en V1
IDM latéral haut avec STE non académique et mirroir inférieur [Taboulet]
STE en latéral avec mirroir [Taboulet]
[Taboulet]:
En aVL: QRS trés petit suspect, on regarde donc s'il n'y a pas un mirroir et on tombe sur un ST un "peu raide" dans deux dérivations contiguës du mirroir.
En V3, J est abaissé d'un 1/2 mm: pas trés normal tout ça: ECG indécis.
ECG suivant du même patient: STE en D1 AVL avec en plus T inversé, QRS fragmenté, rabottage antérieur:
[Taboulet]: ECG indécis:
[Taboulet]: ECG indécis: QRS fragmentés, ébauche d'onde Q, ST raide
A intégrer: