Hématèmèse
Cf. Hgie Digestive, Hgie Digestive Basse
A intégrer:
Tableaux:
- On est devant ça pisse la rage, il vomit du sang rouge partout
- Amené par les ambulances pour hématémèse
- Crachats de sang

Quick
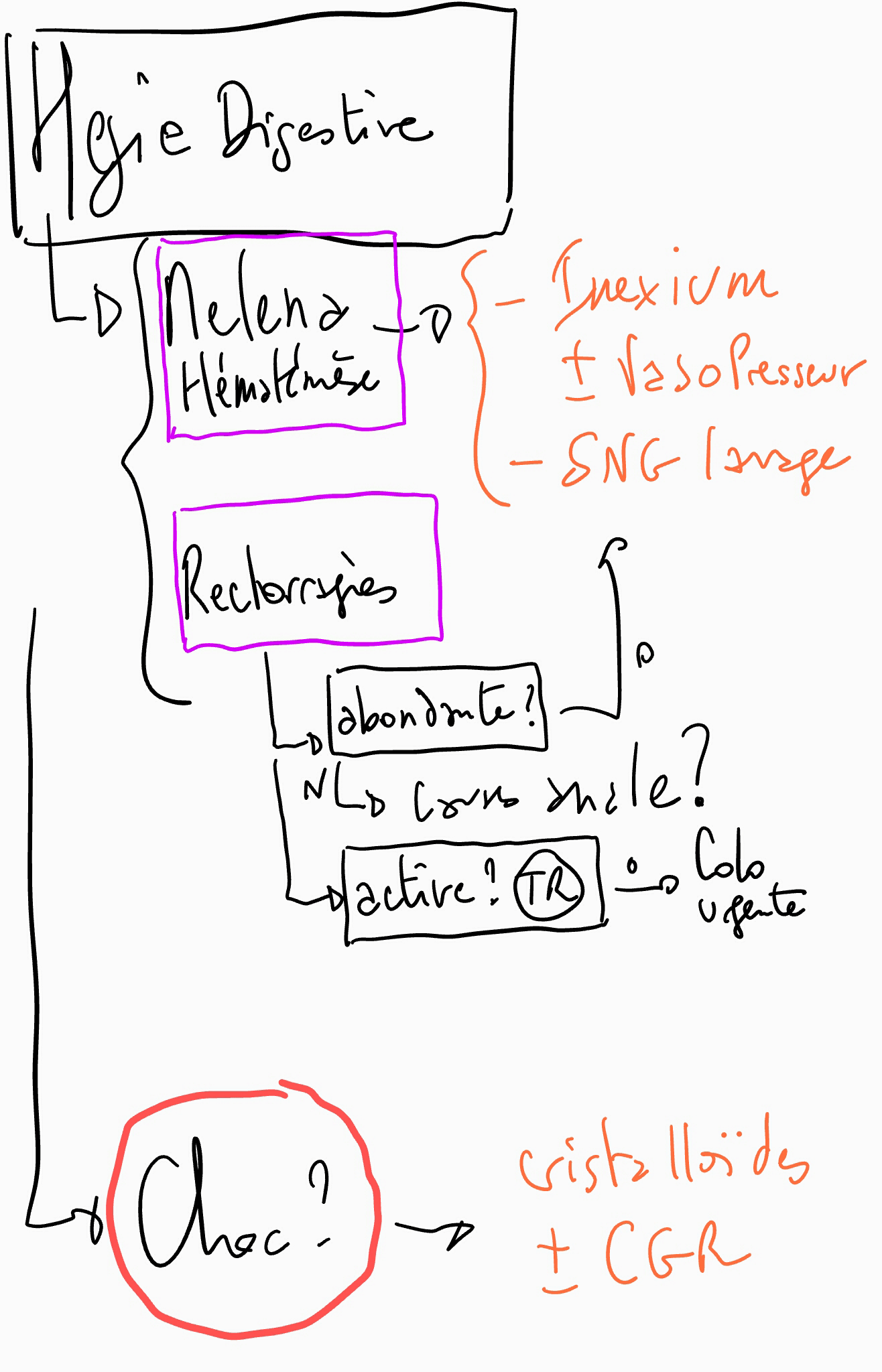
Si suspicion d'hémorragie digestive haute (hématémèse ou méléna):
- Antagoniser: AVK ou NACO sauf Valve cardiaque
- TR
- Si rectorragie isolée: cause locale? (Hemorroides, fissure annale)
- Active?
- SG + lavage diagnostique à l'eau (ne faire que si on pense que c'est actif) [pour se justifier aupres des IDEs: RFE_HemorragieDigestive2012.pdf]
- Si active: ne pas prendre de retard dans la commande de sang (3 CGR). Si urgence vitale demander du O positif (négatif uniquement pour les femmes en âge de procréer). PAS de facteurs de coag.
- Hémocue
- Bio: GROUPE RAI, Ca, Urée creat
- IPP en bolus et au PSE pour toute supicion d'hgie digestive, dés l'arrivée du patient
- Si suspicion d'HTP: vasopresseurs
- O2 systématique
- Récupérer son ordo: c'est important de savoir s'il est sous béta bloquant
- Si Choc: objectif PAM 65
- Remplir
- transfusion
- ? TDM injecté
- Score GBS
- Antibiotiques
- Gastro pour mutation
Etiologie
UGD à 80%.
- Sur cirrhose - HTP: par rupture de varices oesophagiennes par hypertension portale par cirrhose.
- Hors cirrhose:
- UGD +++
- Le syndrome de Mallory-Weiss est évoqué sur la notion de vomissements itératifs.
- Diverticulose (trés rare avant 30 ans)
- Colites:
- Colite ischémique : Facteurs de risque cardio-vasculaires, terrain d’artériopathie ischémique, contexte de bas débit cardiaque, fibrillation auriculaire mal anticoagulée, état prothrombogène.
- Polypes et cancer colorectal : âge, antécédents familiaux ou personnels de polype ou de cancer.
• Colite toxique : AINS, chimiothérapie.
• Colite infectieuse : TIAC ; colite postantibiothérapie évoquer Klebsiella oxytoca
(pas de sang en général si Clostridium difficile).
• Rectocolite hémorragique/Crohn colique : adulte jeune, fumeur (Crohn), antécédents familiaux de MICI ; les rectorragies sont souvent associées à une diarrhée.
Diff
- l'épistaxis déglutie
- l'hémoptysie (s'il existe des signes pulmonaires dans les 2 champs (à D c'est inhalé))
- La fistule digestive d'un anévrysme de l'Aorte (décés rapide)
Evolution de l'Hgie
- Arrêt spontané fréquent: 50 à 70 % des hémorragies s’arrêtent spontanément dans les 3 premiers jours (Lors d’une hémorragie, la pression portale diminue lorsque la volémie baisse. Ceci pourrait expliquer l’arrêt spontané de l’hémorragie)
- mais récidives: 50 % des malades saignent à nouveau dans les 10 premiers jours qui suivent l’hémorragie initiale. Le risque de récidive hémorragique est lié au degré d’insuffisance hépatique.
Cs pour
- Dans 20 % des cas, l’hémorragie digestive haute ne s’extériorise pas et le malade consulte pour un malaise isolé voire un état de choc.
Lorsque l‘hémorragie n’est pas extériorisée, problème essentiel est alors d’y penser et
- la pose d’une sonde gastrique avec lavage (à répéter toutes les 30 mn) ou
- le TR à la recherche de méléna / rectorragie
permettront de confirmer dans l’urgence le diagnostic d’hémorragie digestive.
- Vomissement de sang ou Méléna oriente d’emblée vers une hémorragie d’origine haute.
- Sang rosé à la SG: active
- méléna au TR confime
- rectorragie au TR signe que l'hématémèse est abondante
- Rectorragie
- avec sang à la SG: c'est une hématémèse, en plus elle est active et de surcroit abondante
- pas de sang à la SG: cause proctologique probable (vérifier l'absence de méléna au TR)
Demander
Biologie
- GROUPE RAI,
- Ca,
- une cytolyse hépatique traduit en général une hémorragie massive. Le TP > 50% signe une cirrose grave
- l’augmentation de l’urée est un signe
indirect d'hémorragie par dégradation de l’hème: avec dissociation urée (majorée) / créat (normale). Hors IR, of course.
- Le lactate augmenté est associé à une mortalité sup [ajemjournal 2014]: A lactate greater than 4 mmol/L conferred a 6.4-fold increased odds of in-hospital mortality. every 1-point increase in lactate conferred a 1.4-fold increase in the odds of mortality.
TDM
[Bizarre comme indication!!! à confirmer...]
sans puis avec injection
[Urgences 2013]
Si HD grave (extériorisation abondante et retentissement hémodynamique)
ET:
– présomption HD haute mais EOGD non disponible immédiatement ;
– ou suspicion de fistule aorto-duodénale
– ou HD basse (EOGD normale)
ça donne quoi?
Gravité ?
Gravité: hgie abondante?
l’abondance de l’hémorragie:
- Att! l’hématocrite initial n’est pas un bon reflet de la perte sanguine car l’hémodilution nécessite quelques heures.
- Att: la tachycardie doit être interprétée en fonction de l’utilisation fréquente des bêtabloquants.
- la clinique: (il existe un tableau, mais bof)
- Fc > 120, polypnée > 30, TA diminuée: perte de 1.5 à 2l
- Fc > 140, polypnée > 40, TA imprenable: perte sup. à 2l
Gravité: hgie active?
Sonde naso-gastrique: Lavage gastrique à l’eau glacé:
- Bonne VPP mais mauvaise VPN: n'élimine PAS une hgie active.
- Reflet direct de la poursuite du saignement + Diminution du flux sanguin pariétal (vasoconstriction) + Préparation pour l’endoscopie.
- Att: Risque d’hypothermie et troubles de la coagulation.
- L'aspect du lavage gastrique n'est corrélé ni à la gravité du tableau clinique ni au résultat de la FOGD.
- Aucune étude n’a montré qu’il existait une morbidité induite par la pose d’une sonde gastrique en cas de varices oesophagiennes.
- Les lavages gastriques par de l’eau y compris glacé ou des potions hémostatiques n’ont pas de vertu hémostatique démontrée.
Une_sonde_gastrique_dans_les_hemorragies_digestives [Urgences2012]
Gravité autre
ATT: Le TP n'est pas un indicateur fiable de la coag chez le cirrhotique!
Les (cardiopathie, d’une insuffisance respiratoire, d’une insuffisance rénale)
Scores spécifiques de l’HD haute: le score de Glasgow-Blatchford (GBS)
Bio
En particulier, sont nécessaires à connaitre
- NFS plaquettes
- bilan hépatique avec TP
- Ca + alb
- Fibrinogène
CAT pour tous les patients
Il paraît licite de démarrer les IPP dès l’arrivée du malade et de les poursuivre en fonction des données de l’endoscopie:
IPP / INEXIUM 80 mg IVD en bolus puis 8 mg/h pdt 72 heures.
Antagoniser: AVK ou NACO sauf Valve cardiaque
CAT sup. HTP (pour le cirrhotique)
Stratégie: La prise en charge des malades associe une compensation de la volémie, la mise en route immédiate de traitements hémostatiques et la prévention des complications. Lorsque l’hémorragie est responsable d’un état de choc persistant malgré le traitement vasopresseur, la pose d’une sonde de tamponnement oesophagien permet d’attendre l’endoscopie.
Volémie / transfusion
Lors du remplissage vasculaire, la pression portale ré-augmente plus vite que la volémie.
Le but du remplissage vasculaire est de maintenir un équilibre hémodynamique ainsi qu’une pression de filtration glomérulaire efficace.
Il faut donc éviter une correction excessive de l’hypovolémie.
L’objectif d’une PAM à 65 et TAs de 90-100 mmHg est suffisant et ne doit pas être dépassé.
Règle: (on sait comment?)
- une perte inférieure à 700 ml peut être compensée par des cristalloïdes,
- une perte sup nécessite d’emblée l’apport de macromolécules et
- une perte de plus de 1 500 ml de la masse sanguine nécessite une transfusion sanguine en plus du remplissage initial.
- Doivent être utilisés en première intention: les cristalloïdes (sérum salé isotonique à préférer au Ringer lactate qui est CI si présence de signes d'Ins. Hépato-Cellulaire).
- SSI 500 ml à 2l + 4g de CaCl (hypoCalcémie constante lors des chocs hémorragiques) (autre version HypoCa de dilution: 2 à 4g de Gluconate de Ca aprés 1,5 l de remplissage).
- Les colloïdes peuvent être utilisés pour les pertes sanguines évaluées à plus de 800 ml.
- Le recours aux transfusions :
- lorsque l’Hb < 7 g/100 mL chez le sujet sans facteur de comorbidité et à 10 g/100 mL lorsqu’il existe une pathologie associée en particulier coronarienne.
- 2 culots globulaires iso groupes iso rhésus
- En dehors du contexte de l’HD du cirrhotique, les troubles acquis de l’hémostase doivent être corrigés. A partir du 3eme CG: 1 PFC/CG. L’objectif est d’avoir un taux de plaquettes > 50 G/L, voire 75 ou 100 G/L en cas de saignement actif, un TP ≥ 40 % et un taux de fibrinogène ≥ 1,5 g/L. En cas de calcémie ionisée < 0,9 mmol/L, il est indiqué de perfuser du chlorure de calcium. Éviter ou corriger l’hypothermie.
- Il n’y a pas de preuve de l’intérêt de corriger spécifiquement les troubles de l’hémostase chez le malade atteint de cirrhose qui a une hémorragie digestive: ne PAS donner de facteurs de coag: une diminution des facteurs de coagulation est très fréquemment observée chez le malade atteint de cirrhose. Cependant, il n’y a pas d’arguments dans la littérature pour préconiser leur correction par perfusion de facteurs de coagulation. Cet apport peut d’ailleurs comporter un risque de surcharge volémique.
Traitements hémostatiques
Cataclysmique: Sonde de Blakemore (image): ballonnet gastrique 300 ml d’air ballonnet oesophagien 40-60 ml d’air (VO ou VG). Légère traction Ablation après 48 heures.
Vasoactive drugs: Indiquées dans la prise en charge initiale des hémorragies digestives aiguës liées à la cirrhose, à débuter dés que possible (en SMUR...).
Une métaanalyse des essais comparant l’efficacité de la somatostatine et de la vasopressine a montré une supériorité en terme de contrôle de l’hémorragie et de tolérance de la somatostatine mais pas de différence en termes de mortalité. Plusieurs études n’ont pas montré de différence significative d’efficacité entre la somatostatine d’une part et la sclérothérapie ou des sondes de tamponnement d’autre part. Les complications sont moindres chez des patients traités par somatostatine.
Les travaux comparant l’octréotide à la vasopressine, la terlipressine, la sclérothérapie ou les sondes de tamponnement ne montrent aucune différence significative en termes de contrôle de l’hémorragie ou de mortalité. Cependant, ces travaux portaient sur des effectifs relativement faibles et les conditions d’utilisation de l’octréotide étaient variables.
Vasopressine et son dérivé synthétique, la terlipressine = GLYPRESSINE
- Vasopressine : (0,4 U / mn) en perfusion continue: vasoconstricteur puissant: Accidents ischémiques sévères, CI chez les cardiaques: Vasopressine + dérivés nitrés?
- Terlipressine = Glypressine®: action en 1h, analogue synthétique de la vasopressine
- uniquement sur ruptures de varices:
- CI: Grossesse et Choc septique
- CI relatives: En cas d’insuffisance coronarienne, d’hypertension artérielle, de troubles du rythme, d’insuffisance rénale ou respiratoire ou si le malade est âgé de plus de 70 ans, la CI est relative [Urgences 2010].
- ECG avant donc?
- IVD stricte car il existe des risques de nécrose cutanée en cas d’extravasation du produit.
Posos [Urgences 2013]:
- < 50 kg: bolus de 1 mg IVD toutes les 4h
- > 50 kg: bolus de 2 mg IVD toutes les 4h
Alternative: Somatostatine et son dérivé synthétique, l'Octreotide = SANDOSTATINE
- Somatostatine = Somatostatine UCB®, Modustatine® :
- 250 μg en bolus IVL puis 250 μg/h en continue.
- Octreotide = Sandostatine® :
- 25 ug/h au PSE [Urgences 2013]
Tamponnement oesophagien
Lors d’une rupture de varices oesophagiennes ou gastriques, le tamponnement oesophagien permet d’obtenir une compression hémostatique et il s’avère aussi efficace que la sclérothérapie endoscopique d’urgence pour obtenir l’hémostase initiale.
La pose d’une sonde de tamponnement (Blakemore) est envisagée uniquement comme solution de sauvetage dans l’attente de l’endoscopie après échec des vasopresseurs.
Qu’il s’agisse de la sonde de Blakemore à double ballonnets ou sonde de Linton à simple ballonnet, elles doivent toujours être gonflées avec de l’air.
- Il faut vérifier radiologiquement leur position.
- Les malades ayant une encéphalopathie avec des troubles de la conscience doivent être préalablement intubés.
- Risque de récidive au dégonflage de la sonde
- Pose
grevée de nombreuses complications iatrogènes, pneumopathies d’inhalation, ruptures oesophagiennes qui sont fatales dans 6 à 20 % des cas.
Il constitue
donc une méthode d’hémostase d’attente notamment dans les hémorragies de grande abondance ou pour un transport médicalisé.
Endoscopie
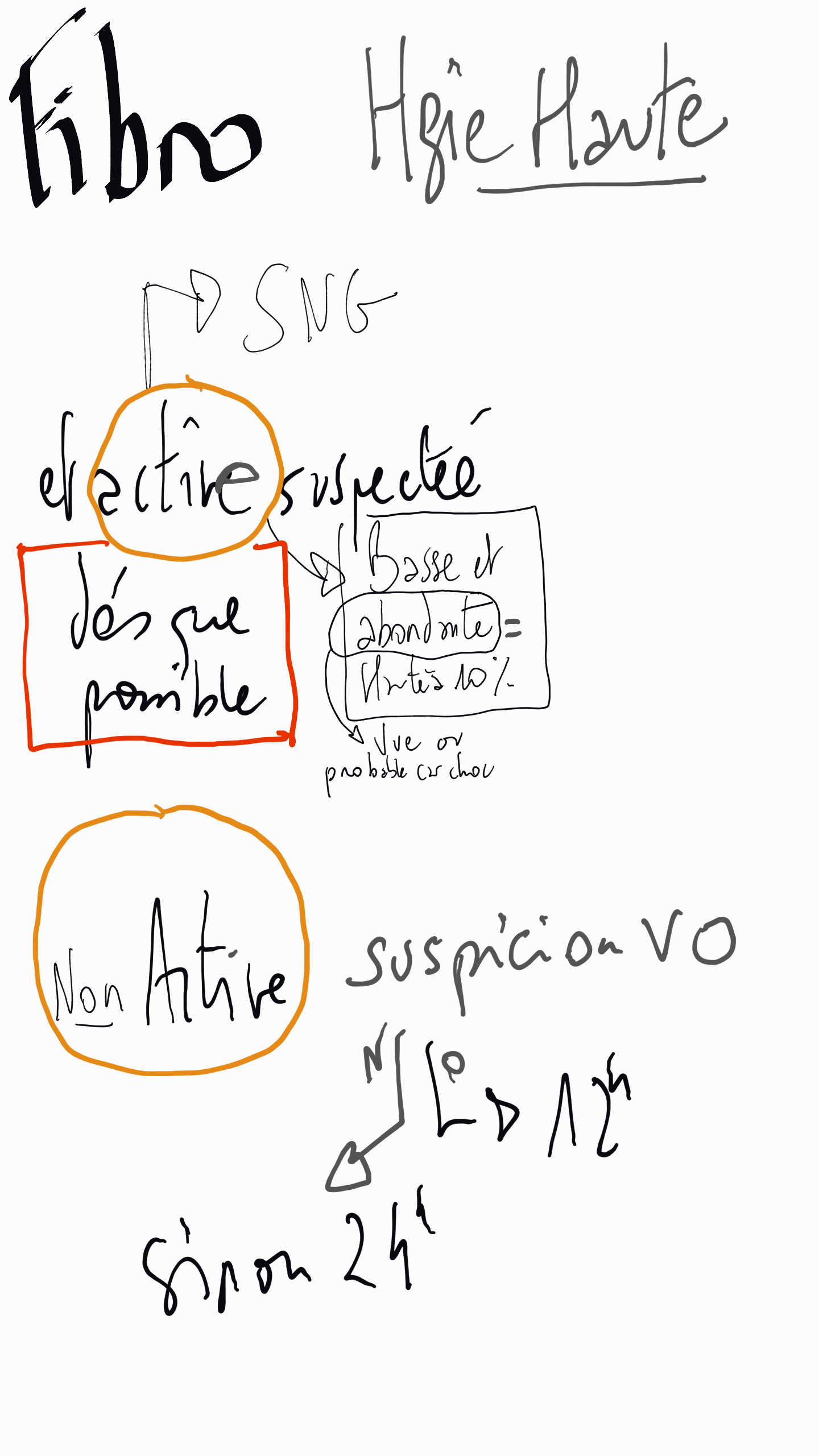
Timing [Urgences 2013]: tjrs dans les 24h, voir dans les 12h dans les suspicion d'HTP
Doit être réalisée dès que l’état hémodynamique est stabilisé. Les performances diagnostiques de l’endoscopie sont améliorées par la précocité du geste. Il doit être réalisé dans les 12 premières heures qui suivent le début de l’hémorragie. Dans cette attente et lorsque l’hémorragie est active, un traitement par vasopresseur doit être entrepris.
- Endoscopy should be considered as soon as possible after initial restitution (within 12 h of admission) especially in patients with clinically significant bleeding
- In mild bleeds causing neither haemodynamic changes nor requiring volume restitution, endoscopy can be done electively (24h)
- Fibro: Dans le cas d'une "suspiçion" (genre "j'ai vomi - il y avait du sang dedans") sans signe de saignement actif, il faut faire une fibro le lendemain car la rentabilité de la fibro chute de 50% aprés 48h.
Prévention des complications
Antibioprophylaxie
[Urgences 2013] : C3G ou fluoroquinolone pendant 5-7 jours si HD chez le cirrhotique.
- The presence of infection should be considered in all patients. Antibiotic prophylaxis is an integral part of therapy for patients presenting with variceal bleeding and should be instituted from admission. Antibioprophylaxis reduce Mortality.
- Oral quinolones are recommended for most patients
- IV ceftriaxone should be considered in patients with advances cirrhosis or quinolone resistance or previous quinolone prophylaxis.
Autre
- O2: systématique même à SaO2 normale pour [Urgences 2013] Autres versions: en cas d’hémorragie abondante ou de pathologie associée en particulier coronarienne.
- Poursuite de l’aspirine dans l’attente de l’avis cardiologique.
- Voies veineuses périphériques plutôt que centrale en raison des tr de la coag de ces patients.
- Aucune étude contrôlée n’a montré l’intérêt de l’administration du lactulose pour prévenir l’encéphalopathie. Son utilisation ne repose que sur des recommandations d’experts.
A savoir: l’intérêt de l’érythromycine à la dose de 250 mg en perfusion d'1/4 d'h (en dehors des CI, (QT long...)) pour vidanger la cavité gastrique avant d’effectuer l’endoscopie. Cette molécule a en effet des propriétés d’accroître les contractions de l’estomac. Son utilisation est recommandée par la conférence de consensus de 2003 chez le malade atteint de cirrhose . Sa place dans le cadre de la préparation de l’estomac à l’endoscopie semble de plus en plus importante. L’utilisation de l’érythromycine dans cette indication s’effectue 1/2 heures avant l’examen endoscopique.
Sources
