
A intégrer: Update_of_the_2014_Guideline_for_the_Management_of_Patients_With_Atrial_Fibrillation-AHA-ACC-HRS2019.pdf
Le changement principal concerne la prescription d'AOD en 1ère intention (après bilan hépatique et rénal) devant la warfarine sauf chez les patients avec rétrécissement mitral modéré ou sévère et avec valve mécanique. L'indication d'anticoagulation peut être proposée pour un CHADS2VASC = 1 chez l'homme et de 2 chez la femme (à la place de l'aspirine qui est enfin exclue des recos).
UPDATE 2024: JAMA (https://jamanetwork.com/journals/jama/fullarticle/2828110) La FA est maintenant classifiée en stade et non en "valvulaire/non-valvulaire.

Chez les patients avec FA, l'incidence annuelle des AVC est de 3,6/1000, d'insuffisance cardiaque de 11,1/1000, d'infarctus de 1.4/1000 et de mortalité globale de 3,8/1000. L'indication de l'anticoagulant est posée devant un risque annuel d'AVC > 2% (donc CHA2DS2VA≥2), et repose principalement sur les AOD sauf si valve mécanique ou rétrécissement mitral sévère où la coumadine est a préférer. Les stratégies de contrôle du rythme sont recommandées chez le sujets jeunes ou avec une FA récente, par rapport aux stratégies de contrôle de fréquence.
UPDATE 2022: Une étude de cohorte a observé la survenue d'évènements cardiovasculaires chez des patients avec une fibrillation auriculaire. Ils avaient un risque de mortalité toute cause de variant entre 1% par an pour les patients CHA2DS2-VASc 0-1 et 4% environ si >1, et de saignement majeur de 1,2% par an en moyenne. Les patients anticaogulés avaient un risque relatif de mortalité réduit significativement de 30% et d'AVC de 60% par rapport à ceux non anticoagulés, sans augmentation significative des saignements majeurs. Il semble bien intéressant d'anticoaguler les patients avec un CHA2DS2-VASc >1 même avec un HAS-BLED >2 (ce qui nécessite plus de surveillance quand même, comme décrit dans les recos)
Trouble du rythme caractérisé par une activation anarchique des oreillettes.
Incidence augmente avec l'âge. Prévalence de 0.5 à 0.9 % entre 50 et 59 ans, entre 6.7 et 13.2 % après 80 ans.
Une revue du JAMA cardiology : L'alcool était le seul facteur associé à la survenue d'évènements de FA
Idée: devant une FA, regarder si sous AVK. Si oui: probablement connue.
Cf. ECG de la FA (et surtout Aspects_electrocardiograhiques_de_la_fibrillation_auriculaire-2012)
Si pas clair, faire avec une amplification à 20 mm/mV plutot que 10
A noter:
Le risque thrombotique est le même?
Cardiomégalie pouvant documenter une demande d'ETT?
Une ETT en urgence sert à ne pas anticoaguler en éliminant une pathologie valvulaire, une dilatation de l'oreillette gauche (ECG: onde P bifide et allongée ≥ 120 ms ) ou une FEVG non connue, elle est donc indispensable uniquement si la clinique (CHADVASC) et la valvulopathie n'ont pas déjà posé l'indication des anticoagulants. Un patient ne doit être considéré à bas risque sans ETT. L'ETT est-elle indispensable pour anticoaguler une FA?
Indication de l'ETT en urgence selon [SFMU 2015] "recommandée":
Quel délai alors si "pas en urgences" ?
Voir aussi: WPW
Risque de TV / FV, surtout si ajout de médicaments anti-arythmiques bloquant le NAV (Classe IA de la classification de Vaughan-Williams, adénosine, amiodarone [à vérifier pour celui-ci: [Ce_que_je_fais_devant_un_premier_acces_de_fibrillation_atriale-2014.pdf] dit qu'on peut], inhibiteurs calciques, bêtabloqueurs) risque d’augmenter la conduction de l’influx par le faisceau accessoire et accroitre la fréquence de stimulation ventriculaire.
Bonne description ECG ici: La_fibrillation_auriculaire-urgences2015
Les caractéristiques électrocardiographiques de la FA en présence d’un faisceau de conduction accessoire sont particulières :
Source: La_fibrillation_auriculaire-urgences2015, [SFMU 2015]
la fréquence cardiaque qui se calcule
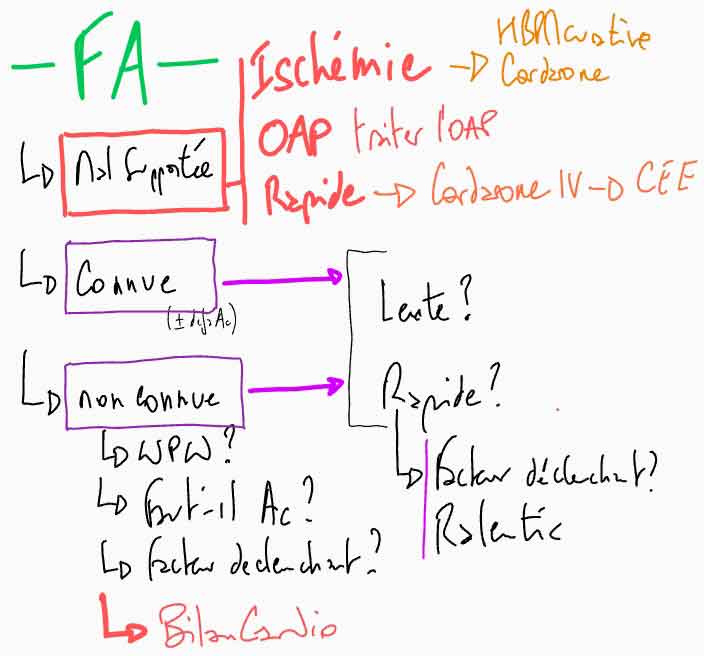
Cf. FA Lente
Fc > 115 selon [Taboulet]
Cf. FA rapide / mal tolérée
Cf. FA Anticoaguler
Retour à domicile avec Avis cardio et ETT en externe: Arret AAP, ELIQUIS + BB = BISOPROLOL 5 mg le matin, courrier pour avis cardio
Prescription en vue d'une conversion CEE dans 1 mois: cordarone: 1 cp/j (potentialise le CEE), Previscan 1 cp le soir pdt 3j puis posologie à adapter à l'INR avec un objectif entre 2 et 3, cardensiel 1.25 mg, 1 matin et soir (ralentir la FA). Ordo infirmière: INR dans 3j, dans 6j puis 1/s pendant 4s, résultats au MT pour adaptation.